علی رغم آن چه در سایر حیوانات معمول است، فتق دیواره شکم یکی از شایع ترین مشکلات جراحی است. از این نوع فتقها میتوان به عنوان علت اصلی از دست دادن کار و توانایی نام برد که گاهی اوقات کشنده نیز هستند. داشتن اطلاعات کافی از فتق دیواره شکم (معمول و غیرمعمول) و بیرونزدگیهایی که شبیه فتق جلوه میکنند، یکی از ضروریات شغلی جراح عمومی و اطفال است.
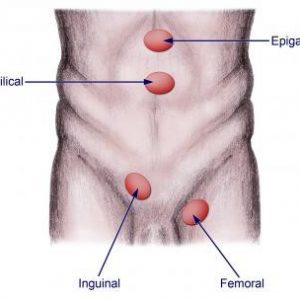
فتقهای دیواره شکم معمولا از لحاظ موقعیت آناتومیکشان توصیف میشوند. چهار نوع از رایج ترین انواع فتق شکمی در تصویر زیر نشان داده شده است.
مکانهای آناتومیک فتقهای مختلف.
مدیریت جراحی فتق ، با وجود اینکه از زمان قدیم توصیف شده و بخش مهمی از پروتکل عملهای جراح عمومی است، همچنان بحث برانگیز است. بر اساس تعریف، فتق یک بیرونزدگی غیر طبیعی از یک فضای آناتومیک به فضای آناتومیک دیگری است، و قطعات پیشآمده عموما در یک ساختار کیسهای شکل گرفتهاند که از غشایی تشکیل شده است که به طور طبیعی از حفره خارج میشود.
با توجه به نقصهای مادرزادی دیواره شکم، گزینههایی در تعریف فتق وجود دارد. امفالوسل با گسترش احشا از حفره شکم به کانال نافی مشخص میشود و محتویات آن به وسیله یک کیسه شفاف، کیسه ای تشکیل شده از آمنیون و پرده صفاقی، پوشیده شده است. در موارد خاص، کیسه قبل از تولد یا در حین تولد پاره میشود، به این ترتیب شناسایی سختتر خواهد بود. نقص دیواره شکمی اساسی و جدی از 4 سانتی متر نیز تجاوز میکند. عروق بند ناف به داخل کیسه وارد میشود و در امتداد سمت چپ قسمت فوقانی آن به سمت دیواره شکمی حرکت میکنند.
از سوی دیگر، گاستروشیزیس اتفاق میافتد که احشاء قسمت میانی مجرای هاضمه از طریق نقصی در فاسیای مرکزی شکم بیرون میزنند و با هیج کیسهای پوشیده نمیشوند. در این مورد، احشاء خارج شکم در معرض مایع آمنیوتیک داخل رحم و یا فضای محیط پس از زایمان قرار میگیرند. نقص فاسیایی که در این فتق دخیل است معمولا کمتر از 4 سانتی متر است و تقریبا همیشه بلافاصله در سمت راست و پایینتر از ناحیه بند ناف قرار دارد.
پاتوفیزیولوژی
فتق اینگوئینال یا مغبنی (کشاله ران)
عمل جراحی با گیره در حلقه عضلانی داخلی در طی کشش عضلانی شکم، از بیرون افتادگی روده جلوگیری میکند. فلج عضله یا آسیب به آن میتواند اثر شاتر را غیرفعال کند. علاوه بر این، آپونوروز شکمی عرضی در طول انقباض مسطح میشود، بنابراین کف کانال اینگوئینال را تقویت میکند. بالا بودن مادرزادی قوس آپونوروتیک ممکن است مانع این اثر تقویتی شود. عوارض نوروپراکسی یا نورولوژیک آپاندکتومی یا روشهای عروقی فمورال ممکن است بروز فتق در این بیماران را افزایش دهد.
ارائههای بالینی نشان میدهد که استرس مکرر عاملی در ایجاد فتق است. افزایش فشار داخل شکمی در انواع بیماریهای مختلف دیده میشود و به نظر میرسد که به تشکیل فتق در این جمعیتها کمک میکند. افزایش فشار داخل شکمی با موارد زیر همراه است: سرفه مزمن، آسیت، افزایش مایع صفاقی از آترزی صفراوی، دیالیز صفاقی یا شنتهای شکمی صفاقی، توده یا ارگانومگالیهای داخل صفاقي و یبوست شدید.
(تصاویر زیر را ببینید.)
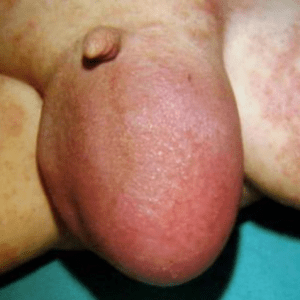
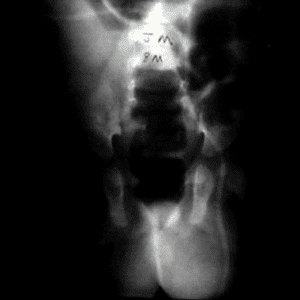
شنت شکمی صفاقی، کاهش فعالیت، و تورم حاد اسکروتال در پسر 6 ماهه. راديوگرافي شکم نشان دهنده شنت زنداني در هيدروسل ارتباطی است.
سایر شرایط مرتبط با افزایش بروز فتق اینگوئینال عبارتند از اکستروفی مثانه، خونریزی داخل شکمی نوزادان، میلومننژوسل و بیضههای نزول نیافته. شیوع بالای (25-16٪) فتقهای اینگوئینال در نوزادان نارس رخ میدهد؛ این بروز با وزن رابطه معکوس دارد.
غلاف رکتوس در مجاورت فتق اینگوئینال، نازک تر از حد معمول است. میزان تولید فیبروبلاست کمتر از حد نرمال است و میزان کلاژنولیز افزایش مییابد. در دریانوردانی که به کمبود اسکوربیک اسید (ویتامین س) مبتلا بودند، میزان بروز فتق بیشتر بود. حالت نابجا و غیرطبیعی کلاژن (مانند سندرومهای Ehlers-Danlos، هیداناتوئین جنینیFreeman-Sheldon Hunter-Hurler، Knieest، Marfan و Morquio)، شیوع فتق را افزایش میدهد، مانند آن چه در Osteogenesis imperfecta، Pseudo-Hurler polydystrophy و سندرم Scheie رخ میدهد.
کمبود اکتسابی الاستاز میتواند منجر به افزایش فتق اینگوئینال شود. در سال 1981 کانن و رید دریافتند که افزایش الاستاز سرم خون و کاهش سطح آلفا 1 آنتی تیپسین در ارتباط با مصرف سیگار موجب افزایش میزان فتق در افراد سیگاری میشود. سهم عوامل بیوشیمیایی یا متابولیکی در ایجاد فتقهای اینگوئینال به دلیل گمانه زنی هنوز در حد یک فکر باقی مانده است.
فتقهای اینگوئینال معمولا به صورت مستقیم یا غیر مستقیم طبقه بندی میشوند. فتق اینگوئینال مستقیم معمولا به عنوان نتیجهای از نقص یا ضعف در ناحیه فاسیای عرضی ناحیه مثلث هسل باخ رخ میدهد. این مثلث به ترتیب در پایین توسط رباط اینگوئینال، در طرفین توسط شریانهای اپيگاستریک و در وسط توسط تاندون مختلط تعریف شده است.
فتق اینگوئینال غیر مستقیم از داخل کانال اینگوئینال طی مسیر میکند. این نوع فتق در نتیجه پروسسوس واژینالیس مزمن رخ میدهد. کانال اینگوئینال در حفره داخل شکمی در حلقه داخلی ، تقریبا بین سمفیزپوبیس و خار ایلیاک قدامی فوقانی شروع میشود و در امتداد رباط اینگوئینال به سمت حلقه بیرونی طی مسیر میکند، به صورتی که در سمت داخل شریانهای اپیگاستریک تحتانی ، تقریباً روی تکمه پوبیس و به صورت زیر جلدی قرار میگیرد. سپس محتویات فتق اینگوئینال را از طریق مجرای بیضه به داخل کیسه اسکروتال منتقل میکند.
فتق فمورال (رانی)
فتق فمورال در مسیر زیر رباط اینگوئینال از طریق کانال فمورال امتداد مییابد. این کانال در سمت داخل ورید فمورال و در سمت خارج لیگامان لاکونار ( Gimbernat) قرار دارد. از آنجا که فتقهای فمورال در چنین فضای کوچکی تعریف شدهاند، اغلب محبوس یا مختنق هستند.
فاسیا و یا ماهیچههای اطراف فتق ممکن است بدشکلی داشته باشند.
فتق نافی
فتق نافی داخل حلقه فیبری ماهیچهای بند ناف اتفاق میافتد که معمولا در سن 2 سالگی از بین میرود. (تصویر زیر را مشاهده کنید.)
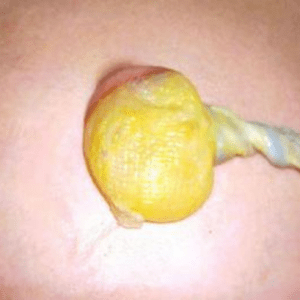
فتق بند ناف
این فتقها منشا مادرزادی دارند و در صورت باقی ماندن در کودکان بالای 4-2سال، ترمیم شده هستند.
با وجودی که فتقهای نافی در کودکان، ناشی از بسته شدن ناقص و ناتمام حلقه بند ناف هستند، تنها یک نفر از هر 10 بزرگسال مبتلا به فتقهای نافی، این نقص را از کودکی داشته است. فتق نافی بزرگسالان از طریق کانالی رخ میدهد که از قدام توسط خط آلبا ، از خلف توسط فاسیای بند ناف و در سمت خارج توسط غلاف رکتوس مرزبندی و احاطه میشود. تنها با شیوع بالا در میان آمریکاییهای سیاه پوست به اثبات این که فتقهای نافی از دوران کودکی تا بزرگسالی وجود دارند، اشاره شده است. چند قلوزایی، افزایش فشار شکمی و تقاطع تکی فیبرها در خط وسط شکم ، با فتقهای ناف مرتبط هستند.
هیپوتیروئید مادرزادی، سندرم هیداتونین جنین، سندرم Freeman-Sheldon، سندرم Beckwith-Wiedemann و اختلالات متابولیسم کلاژن و پلی ساکارید (مانند سندرم Hunter-Hurler، osteogenesis imperfeta و سندرم Ehlers-Danlos) باید به عنوان احتمالات در کودکان با فتقهای بزرگ ناف در نظر گرفته شوند.
فتق ریختر
فتق ریختر زمانی اتفاق میافتد که فقط ناحیه آنتی مزانتریک روده از طریق نقص فاسیا به صورت فتق بیرون میزند. این فتق فقط شامل بخشی از پیرامون روده است. بنابراین، روده ممکن است مسدود نشود، حتی اگر فتق محبوس یا مختنق باشد. و بیمار ممکن است با استفراغ علائم بیماری خود را نشان ندهد. فتق ریختر ممکن است با هر نوع فتق شکمی همراه باشد و بسیار خطرناک است به ویژه هنگامی که ممکن است بخشی از روده مختنق به طور ناگهانی به داخل حفره شکم کشیده شود و میتواند منجر به سوراخ شدن و التهاب صفاق شود.
فتق در محل عمل جراحی
فتق در محل عمل جراحی یک وضعیت یاتروژنیک است که در 2 تا 10 درصد از تمام عملهای جراحی ثانویه رخ میدهد که به دلیل از کار افتادگی ترمیم و بستن محل جراحی توسط فاسیا، اتفاق میافتد. حتی پس از ترمیم، میزان عود 20 تا 45 درصد است.
فتق اشپیگل
فتق اشپیگل از طريق نقص در فاسياي اشپيگل رخ ميدهد، که توسط لبه جانبی رکتوس شکمی در خط سمیلونار (از قوس دندهای تا تکمه پوبیک) تعریف شده است. جهت گیری غیر طبیعی خطوط سمیلونار و سمیسیرکیولار (نیم دایره) ، همراه با چاقی، افزایش فشار داخل شکمی، پیری و کاهش سریع وزن، منجر به فتق اشپیگل میشود.
دو زیرمجموعه برای فتق اشپیگل وچود دارد، بینابینی و زیر جلدی. جداسازی این زیرمجموعهها به بهینه سازی رویکرد جراحی کمک میکند و بهترین روش با استفاده از توموگرافی کامپیوتری (CT) است.
فتق اوبتراتور
فتق اوبتراتور به دنبال مسیر اعصاب و عضلات اوبتراتور از منفذ اوبتراتور عبور میکند. به دلیل قطر بزرگتر کانال در زنان، احتمال وقوع در آنان بسیار بیشتر است (نسبت احتمال وقوع زن به مرد 6: 1). این فتق بیشتر در افراد مسن رخ میدهد. به علت موقعیت آناتومیک آن، فتق اوبتراتور به عنوان انسداد روده شایعتر است تا بیرون زدگی محتویات روده.
فتقهای دیگر
شکل گیری نابجای تقاطع فیبرها در خط سفید (لینه آلبا)، که منجر به تشکیل الگویی در خط وسط ، متشکل از خطوط تکی قدامی و خلفی میشود، فرد را مستعد ابتلا به فتقهای اپی گاستریک (اپیپلوسل) میکند. فتقهای داخلی فوق مثانهای احتمالا از کمبود فاکتور مادرزادی ناشی میشود. فاسیا یا عضلات اطراف فتق ممکن است در فتقهای کمری ایجاد بدشکلی و ناهنجاری کند. فتقهای جداری داخلی اغلب محصول نزول نابجا و اکتوپیک بیضه هستند. چندقلوزایی و افزایش سن باعث سستی کف لگن و ایجاد فتق پرینهآل میشود.
نقص مادرزادی دیواره شکم
فاکتور جنینی زمینه ساز امفالوسل و گاستروشیزیس، نقص در بسته شدن دیواره قدامی در حال تشکیل در ساقه نافی است. تغییرات در مهاجرت چین عرضی میتواند در نتیجهی هر دوی این نقصها اتفاق بیافتد. علاوه بر این، اکثر کودکان مبتلا به امفالوسل و تمام کودکان مبتلا به گاستروشیزیس، ناراحتی رودهای دارند؛ موقعیت خارج سلومی آنها مانع اتصال نورمال رودهها به صفاق خلفی میشود.
رشد نامناسب قسمتهای دیگر دیواره شکم منجر به ناهنجاریهای خاصی میشود. در سال 1967، Duhamel پیشنهاد کرد که رشد نابجای چین فوقانی (سفالد) دیواره شکمی منجر به نقص قفسه سینه، جناغ و دیافراگم و نقص دیواره شکمی میشود که باعث ایجاد سندرم خط میانی فوقانی میشود (pentalogy of Cantrell). این سندرم شامل شکاف جناغ، نقص قدامی دیافراگم ، نقص قدامی پریکارد، امفالوسل اپی گاستریک و نقایص مادرزادی قلب است.
رشد ناهنجار و نابجای چین تحتانی (دمی) باعث ایجاد نقص لگن، پسین روده، ساکرال، تناسلی و مثانه میشود. سندرم خط میانی پایینتر شامل موارد زیر است: آمفالوسل هیپوگاستریک، اکستروفی مثانه یا کلوکا، شیار رودهای مثلنهای، آترزی کولون، سوراخ مقعد، نقص مهرههای ساکرال و اغلب مننژوسل. رشد ناهنجار چین جانبی باعث امفالوسل (به تصویر زیر نگاه کنید) و همچنین گاستروشیزیس میشود.
فرض بر این است که امفالوسل ناشی از باقی ماندن ساقه ناف در سوماتوپلوراست. تقریبا 20٪ از نوزادان مبتلا به امفالوسل دارای اختلالات کروموزومی مرتبط (به عنوان مثال، تریزومی13، تریزومی 18،تریزومی21، یا سندرم Klinefelter ) هستند.
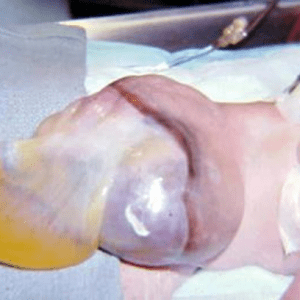
به کیسه ثاقب در نوزاد با امفالوسل بزرگ توجه کنید. عروق نافی به کیسه متصل میشوند.
نقص ترکیبی امفالوسل ، اکستروفی، آنوس ایمپرفوره و نقص ستون فقرات (OEIS) با ترکیبی از اومفالوسل، اکستروفی مثانه، آنوس ایمپرفوره و نقص نخاعی مشخص می شود. بیش از 50٪ از نوزادان مبتلا به امفالوسل دارای علائم عصبی، ادراری، قلبی و اسکلتی هستند. در 35٪ بیماران کبد در کیسه امفالوسل قرار دارد. در امفالوسلهای کوچک، با احتمال بالا همزمانی با دیورتیکولوم مکل وجود دارد.سیگار کشیدن مادر با افزایش احتمال بروز امفالوسل و گاستروشیزیس همراه است. افزایش بروز نقایص دیواره شکم مربوط به سطوح آترازین و نیترات در آب سطحی است. گاستروشیزیس به نظر میرسد که در نتیجه عدم رشد و نرسیدن سلوم نافی به اندازه مناسب به وجود میآید. پس از آن روده از دیواره بدن به سمت راست ناف فتق پیدا میکند، جایی که به دلیل جذب ورید نافی راست در اوایل حاملگی ضعف جزئی وجود داردو ( به تصویر زیر نگاه کنید). گاستروشیزیس در 10-15٪ موارد با آترزی روده همراه است، احتمالا به عنوان نتیجهای از وقفه در عرضه عروق به روده این اتفاق میافتد.
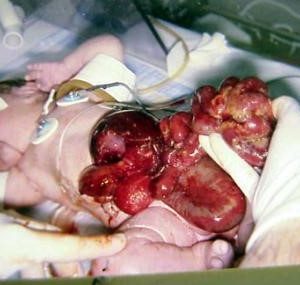
در این کودک مبتلا به گاستروشیزیس، روده بدون پوشش است و به سمت پایین سمت راست از بند ناف حرکت کرده است.
به طور تجربی، تزریق متیل پاراتیون حشره کش باعث ایجاد گاستروشیزیس میشود. انتقال و جاگیری چنین تراتوژنی کمک میکند تا توضیحی برای وجود گاستروشیزیس در خواهر و برادرانی با والد مختلف داشته باشیم.
اتیولوژی و علت شناسی
اتیولوژی فتقهای غیر مستقیم به طور گستردهای با عبارات جنین شناسی کشاله ران و نزول بیضه قابل توضیح است. فتق اینگوئینال غیر مستقیم صرف نظر از سن بیمار یک فتق مادرزادی است. این اتفاق به دلیل بیرون زدگی احشا شکمی از یک پروسس واژینالیس باز رخ میدهد.
اصطلاحات زیر استفاده میشود:
-اگر پروسس حاوی احشاء باشد، بیمار دارای فتق اینگوئینال غیر مستقیم است
-اگر مايع صفاقی بين فضا و صفاق جریان پیدا کند، بيمار دارای هيدروسل ارتباطي است.
-اگر مایع در محفظه اسکروتوم یا طناب اسپرماتیک بدون تبادل مایع با صفاق تجمع یابد، بیمار دارای یک هیدروسل اسکروتال و یا یک هیدروسل نادر طناب است؛ در یک دختر، تجمع مایع در این فرایند باعث ایجاد یک هیدروسل کانال ناک میشود.
کانال اینگوئینال به وسیله تراکم مزانشیم در اطراف گبرناکولوم شکل میگیرد. در طول سه ماهه اول، گوبرناکولوم از بیضهها تا چین لابیواسکروتال و پروسس واژینالیس و پوشش فاسیا شکل آن گسترش مییابد. نقص دو طرفه مایل در دیواره شکمی در طول هفته 6 یا 7 بارداری همزمان که دیواره ماهیچهای اطراف گوبرناکولوم ایجاد میشود، به وجود میآید. پروسس واژینالیس از حفره صفاقی خارج میشود و در هفته 8 بارداری به قدام، طرفین و مدیال گوبرناکولوم میرود. در هفته 8 بارداری، بیضه هورمونهای مردانه بسیاری تولید میکند. در ابتدای ماه هفتم، گوبرناکولوم شروع به تورم مشخصی تحت تاثیر یک هورمون غیر آنروژنیک میکند، که احتمالا یک ماده مهارکننده مولرین است. این امر موجب تشکیل اسکروتوم در گسترش کانال اینگوئینال و چین لابیواسکروتال میشود. عصب ژنیتوفومورال همچنین تحت کنترل آندروژنیک، بر مهاجرت بیضه و گوبرناکولوم به اسکروتوم تاثیر میگذارد.
کانال اینگوئینال و پروسسهای زنان بسیار کمتر از مردان معادل آن رشد میکند. ناحیه تحتانی گوبرناکولوم به لیگامان گرد تبدیل میشود. بخش سفالد(بخش جلویی) گوبرناکولوم زنانه به رباط تخمدان تبدیل میشود. گونادها در طول هفته 5 حاملگی در سمت مدیال مزونونفروز رشد میکنند. سپس کلیه سفالد را حرکت میدهد و گناد را تا 7 ماهگی بارداری در لگن مستقر میکند. و در طول این مدت، باعث اتصال لگامنتال به قسمت پروگزیمال گوبرناکولوم میشود.
سپس گونادها در امتداد پروسس واژینالیس مهاجرت میکنند که با نزول تخمدان به لگن و پیچیدن بیضهها به قسمت دیستال پروسس (تونیکا واژینالیس) همراه استد. این پروسه در 40-50٪ پسران به اندازه کافی در هنگام تولد بسته نمیشود. بنابراین، عوامل دیگری نیز در ایجاد یک فتق غیرمستقیم بالینی نقش دارند. در 5/11% بیماران با سابقه خانوادگی، استعداد و زمینه خانوادگی وجود دارد. خطر نسبی فتقهای اینگوئینال به این ترتیب است: برای برادران مردان مبتلا 5.8 و برای خواهران مردان مبتلا 4.3، برای برادران زنان مبتلا 3.7 و برای خواهران زنان مبتلا 8/8 .
به طور کلی، هر شرایطی که فشار حفره داخل شکمی را افزایش میدهد، ممکن است به تشکیل فتق کمک کند، از جمله موارد زیر:
- چاقی مشخص
- بلند کردن وزن سنگین
- سرفه
- زور زدن هنگام دفع مدفوع یا ادرار
- آسسیت
- دیالیز صفاقی
- شنت ونترکولوپریتونئال(شکمی صاقی)
- بیماری ریوی مزمن انسدادی (COPD)
- سابقه خانوادگی فتق
همهگیرشناسی(اپیدمیولوژی)
آمار ایالات متحده
تا حدود 10٪ از مردم در طول زندگی نوعی از فتق را تجربه میکنند. بیش از یک میلیون ترمیم فتق شكمی در هر سال انجام میشود و ترمیمات فتق اینگوئینال تقریبا 770 هزار مورد از این موارد را تشکیل میدهد. فراواني انواع مختلف فتق به شرح زير است:
- تقریبا 75٪ از همه فتقها اینگوئینال هستند. از این موارد نیز، 50٪ غیرمستقیم (نسبت مردان به زن 7: 1)، با غلبه سمت راست و 25٪ مستقیم هستند. 3٪ از فتقهای اینگوئینال دارای یک جزء کشویی هستند، اغلب در سمت چپ (نسبت چپ به راست، 4.5: 1)
- حدود 14٪ از فتقها نافی هستند
- حدود 10٪ از فتقها در محل عمل جراحی و یا شکمی هستند (نسبت زن به مرد 2: 1)
- فقط 3-5٪ فتقها فمورال هستند
- فتقهای اینترپریتال، سوپراوزیکول(فوق مثانه)، کمری، سیاتیک و صفاقی نادر هستند. فتقهای اینترپریتال در 70 درصد موارد در سمت راست قرار دارند و درصد مشابهی از آنها شامل نزول نابجا و ناهنجار بیضه(کیسه دنیس-براون) نیز میشوند. در مورد نقصهای مادرزادی دیواره شکم، میزان شیوع امفالوسل در چند دهه گذشته به میزان کمی افزایش یافته است، و به میزان فعلی حدود 1-2-5 در 5000 تولد زنده است. برعکس، شیوع گاستروشیزیس در 25 سال گذشته به میزان قابل توجهی افزایش یافته است، به میزان فعلی 1 در 3600 تولد زنده. در برخی مناطق، شیوع گاستروشیزیس در طول دو دهه گذشته به میزان 400 درصد افزایش یافته است.
آمار بین المللی
دادههای کشورهای در حال توسعه محدود است. در نتیجه، تعیین دقیقی برای بروز و شیوع در دسترس نیست. ارزیابیهای اپیدمیولوژیک کنونی نشان میدهد که توزیع جنسیتی و آناتومیک مشابه آنهایی است که در کشورهای پیشرفتهتر وجود دارد.
آمار جمعیتی مرتبط با سن
شیوع همه انواع فتقها با افزایش سن افزایش مییابد. میزان بروز فتق اینگوئینال در کودکان تا 4.5٪ است. فتق عیرمستقیم معمولا از اولین سال زندگی وجود دارد، اما ممکن است تا سن میانسالی و پیری یا سن ظاهر نشود. فتقهای غیر مستقیم در نوزادان نارس شایعتر از نوزادان کامل رشد یافته هستند. آنها در 13٪ از نوزادان متولد شده قبل از هفته 32 بارداری بروز میکنند. فتقهای مستقیم در بیماران مسن به علت استراحت عضلات دیواره شکم و نازک شدن فاسیا رخ میدهند.
فتقهای نافی در حدود یک کودک از هر شش کودک رخ میدهد. آنها معمولا در نوزادان بوجود میآیند و تا یک ماهگی به حداکثر اندازه میرسند. اکثر فتقهایی از این نوع در سال اول زندگی به خودی خود بسته میشوند؛ شیوع در کودکان بالای یک سال تنها 2-10٪ است.
فتق اشپیگل نادر است و معمولا در حدود 50 سالگی رخ میدهد؛ هیچ وابستگی جنسیتی یا سنی گزارش نشده است. فتقهای اولیه صفاقی اغلب در زنان سالمندی که چندقلوزایی داشتهاند رخ میدهد. فتقهای اوبوتراتور اغلب در زنان لاغر و سالمند اتفاق میافتند و در سمت راست شایعتر هستند. فتق ریختر در اواخر عمر و اغلب در زنان مبتلا به فتق فمورال بوجود میآید. فتقهای ریختر طیف گستردهای از محلهای فتق را شامل میشوند و در تمام سنین رخ میدهند.
میزان بروز فتق محبوس یا مختنق در بیماران کودک 10 تا 20 درصد است. 50٪ از این موارد در نوزادان زیر 6 ماه رخ میدهد.
آمار جمعیتی مرتبط با جنسیت
فتقهای اینگوئینال شایع ترین نوع در مردان و زنان هستند. تقریبا 25٪ مردان و 2٪ زنان فتق اینگوئینال را در طول عمر خود تجربه میکنند. نسبت مرد به زن برای فتقهای غیر مستقیم اینگوئینال 7: 1 است.
فتقهای کشویی در مردان بسیار شایعتر از زنان است و با افزایش سن افزایش مییابد. نوزادان مونث دارای شیوع بالایی در فتقهای کشویی، تخمدانی یا فتق های رباط پهن هستند.
فتقهای فمورال (هرچند نادر) معمولا به علت تفاوت در آناتومی لگن (نسبت زن به مرد 1.8: 1) بیشتر در زنان رخ میدهند. فتقهای نافی به طور مساوی در کودکان و نوجوانان دختر و پسر رایج هستند، اما در بزرگسالان زن 3 برابر بیشتر از بزرگسالان مرد شیوع دارند (نسبت کل زن و مرد، 1.7: 1). فتق محل جراحی یا شکمی نیز در زنان بیشتر است (نسبت زن به مرد، 2: 1)، و همچنین فتق اوتراتور (نسبت زن به مرد 6: 1) .
فتقهای اپیگاستریک شیوع 0.5٪ دارند و در مردان شایعتر هستند (نسبت مردان به زن، 3: 1). گزارشهای فتقهای داخلی سوپراوزیکال(فوق مثانه) محدود است، اما مقالات نشان میدهند که اغلب آنها در مردان و افراد مسن رخ میدهند.
آمار جمعیتی مرتبط با نژاد
فتقهای نافی در افراد قوم آفریقایی رایج هستند. با توجه به جمعیت اطفال، فتقهای ناف در نوزادان سیاه پوست هشت بار بیشتر از نوزادان سفید پوست دیده میشود.
چه زمانی جراحی نیاز است؟
در صورت لزوم، فتقهای نافی را میتوان با عمل جراحی درمان کرد تا حجم بیرون زده را به عقب برگرداند و ضعف دیواره شکم را تقویت کرد. در صورتیکه کودک شما فتق بزرگی داشته باشد و تا زمان 3 یا 4 سالگی ناپدید نشود ، این عمل ممکن است برای او توصیه شود. معمولا توصیه میشود که تا رسیدن فرزندتان به این سن صبر کنید زیرا این عمل ضروری نیست مگر اینکه عوارضی وجود داشته باشد. خطر ابتلا به عوارض قلبی کودک شما بسیار کم است. جراحی برای اکثر بزرگسالان دارای فتق ناف توصیه میشود، زیرا هنگامی که شما سن بالایی دارید امید به خوب شدن خود به خود فتق کم میشود و خطر عوارض آن نیز بیشتر است.
عوارض ناشی از فتق نافی میتواند شامل موارد زیر باشد:
- انسداد – جایی که بخشی از روده در خارج از شکم گیر میکند، باعث تهوع، استفراغ و درد میشود
- اختناق – جایی که یک قسمت از روده به دام افتاده و جریان خون آن قطع شود؛ این کار نیاز به جراحی اضطراری در عرض چند ساعت دارد تا بافت به دام افتاده آزاد شود و جریان خون آن باز گردد به طوری که نمیرد
جراحی فتق را از بین میبرد و از هر گونه عوارض جدی جلوگیری میکند، هرچند ممکن است پس از جراحی عود کند.
تعمیر فتق نافی
تعمیر فتق نافی یک روش نسبتا ساده است که معمولا 20 تا 30 دقیقه طول میکشد. بیهوشی عمومی معمولا مورد استفاده قرار میگیرد، بنابرین در حین جراحی هیچ دردی وجود ندارد.
در کودکان، نقطه ضعف موجود در دیواره شکم معمولا با بخیه بسته میشود. اگر فتق موجود بزرگ باشد و یا در بزرگسالان، ممکن است از الیاف ویژه برای تقویت این منطقه استفاده شود.
شما یا فرزندتان باید بتوانید در همان روز جراحی به خانه برگردید. ممکن است در طول دوره بهبود کمی احساس ناراحتی و سوزش داشته باشید.
تا چند هفته پس از عمل باید فعالیتهای شدید را محدود کنید و معمولا 1 یا 2 هفته محدودیت مدرسه یا کار نیز توصیه میشود. اکثر افراد یک ماه پس از جراحی قادر هستند به تمام فعالیتهای طبیعی خود بازگردند.
آیا جراحی خطراتی دارد؟
عوارض ناشی از تعمیر فتقهای بند ناف غیر معمول است، اما میتواند شامل موارد زیر باشد:
- عفونت زخم – ممکن است قرمز باشد، دفع مادهای زرد داشته باشد و دردناک یا متورم شود
- خون ریزی
- پارگی زخم
- فتق ممکن است عود کند
- ناف ممکن است شکل متفاوتی داشته باشد
این عوارض در کمتر از 1 در 10 نفر (کمتر از 10٪) رخ میدهد.
