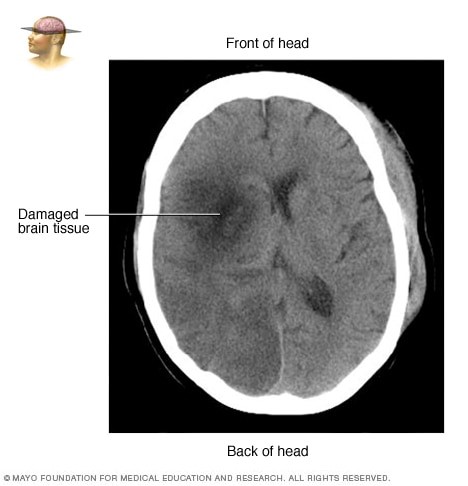
سکته مغزی زمانی رخ میدهد که خونرسانی به بخشی از مغز قطع یا کاهش یابد و اکسیژن و مواد مغذی به بافت مغز نرسد. سلولهای مغزی در طی چند دقیقه شروع به از بین رفتن میکنند.
سکته مغزی یک اورژانس پزشکی است و درمان سریع ضروری میباشد. اقدامات زودهنگام میتواند آسیب مغزی و سایر عوارض سکته مغزی را کاهش دهد. درمانهای موثر نیز میتوانند به جلوگیری از ناتوانی ناشی از سکته کمک کنند.
علائم سکته مغزی چیست
اگر خودتان یا کسی که در کنارتان است دچار سکته شد، به زمان شروع علائم سکته مغزی توجه ویژهای داشته باشید. برخی از گزینههای درمانی زمانی که بلافاصله پس از شروع سکته مغزی داده شوند، موثرتر هستند.
نشانهها و علائم سکته مغزی عبارتند از:
- مشکل در صحبتکردن و درک آنچه دیگران میگوید. ممکن است دچار سردرگمی شوید، کلمات را حذف کنید یا در درک گفتار مشکل داشته باشید.
- فلج یا بیحسی صورت، بازو یا پا. ممکن است دچار بیحسی، ضعف یا فلج ناگهانی صورت، بازو یا پا شوید. اغلب یک طرف بدن تحت تاثیر قرار میگیرد. سعی کنید هر دو بازویتان را همزمان تا بالای سرتان بلند کنید. اگر یکی از بازوهایتان شروع به افتادن کرد، ممکن است دچار سکته مغزی شده باشید. همچنین، ممکن است هنگام لبخند زدن یک طرف دهانتان به پایین خم شود.
- مشکل در یک یا هر دو چشم. ممکن است بهطور ناگهانی دچار تاری دید یا سیاهی دید در یک یا هر دو چشم یا دوبینی شوید.
- سردرد. سردرد ناگهانی و شدید که ممکن است با استفراغ، سرگیجه یا تغییر هوشیاری همراه باشد، ممکن است نشانگر سکته مغزی باشد.
- مشکل در راهرفتن. ممکن است دچار تلوتلوخوردن شوید یا تعادلتان را از دست دهید. همچنین، ممکن است دچار سرگیجه ناگهانی یا از دست دادن هماهنگی شوید.
زمان مراجعه به پزشک
در صورت مشاهده هرگونه نشانه و علائم سکته مغزی فوراً کمک پزشکی درخواست کنید، حتی اگر به نظر برسد که علائم گذرا هستند یا کاملا از بین میروند. سریع فکر کنید و موارد زیر را انجام دهید:
- صورت. از فرد بخواهید لبخند بزند. آیا یک طرف صورت خم میشود؟
- بازوها. از فرد بخواهید هردو بازوی خود را بلند کند. آیا یک بازو پایین میافتد؟ یا یک بازو قادر به بالارفتن نیست؟
- گفتار. از فرد بخواهید عبارت سادهای را تکرار کند. آیا کلمات را حذف میکند یا عجیب حرف میزند؟
- زمان. درصورت مشاهده هر یک از این علائم فوراً با 115 تماس بگیرید.
بلافاصله با 115 یا اورژانس تماس بگیرید. صبر نکنید تا علائم متوقف شوند. هر دقیقه مهم است. هرچه عدم درمان سکته مغزی بیشتر طول بکشد، احتمال آسیب مغزی و ناتوانی بیشتر میشود.
اگر در کنار کسی هستید که احتمال میدهید دچار سکته مغزی شده است، تا زمان رسیدن اورژانس وی را به دقت زیر نظر داشته باشید.
علت سکته مغزی چیست
سکته مغزی دو علت اصلی دارد: انسداد شریان (سکته مغزی ایسکمیک) یا نشت یا پارگی رگ خونی (سکته مغزی هموراژیک). برخی افراد ممکن است بهطور موقت دچار اختلال در جریان خون مغز شوند که حمله ایسکمیک گذرا (TIA) نامیده میشود و علائم پایدار ایجاد نمیکند.
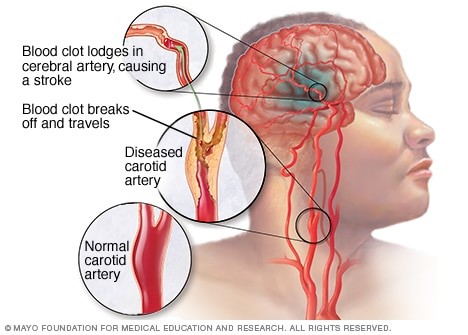
سکته مغزی ایسکمیک
سکته مغزی ایسکمیک شایعترین نوع سکته مغزی است. سکته مغزی ایسکمیک زمانی رخ میدهد که عروق خونی مغز تنگ یا مسدود شده و باعث کاهش شدید جریان خون (ایسکمی) شود. عروق خونی تنگ یا مسدود شده در اثر رسوب چربی، لخته شدن خون یا سایر مواد باقیمانده در جریان خون عروق مغزی ایجاد میشوند.
سکته مغزی هموراژیک
سکته مغزی هموراژیک زمانی رخ میدهد که رگ خونی در مغز نشت داشته باشد یا دچار پارگی شود. خونریزی مغزی میتواند ناشی از عارضههای مختلفی باشد که بر عروق خونی تاثیر میگذارند. عوامل مرتبط با سکته مغزی هموراژیک عبارتند از:
- فشارخون بالای کنترلنشده
- درمان با رقیقکننده خون (آنتیکواگولانتها)
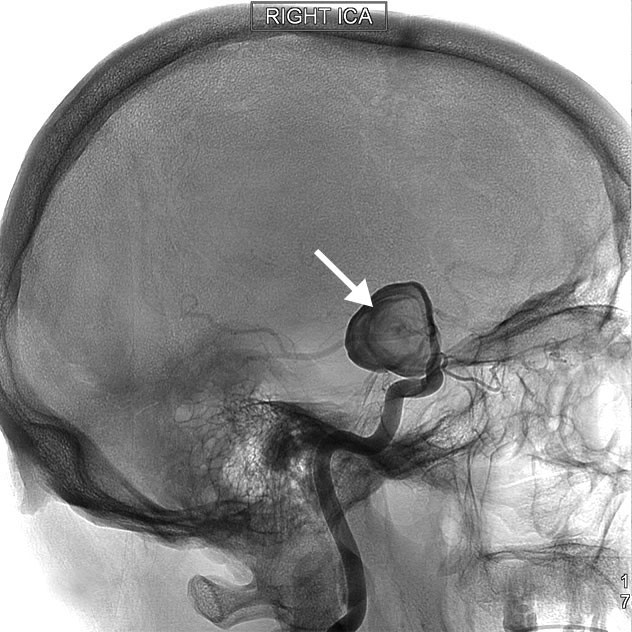
- برآمدگی در نقاط ضعیف دیواره عروق خونی (آنوریسم)
- تروما (مانند تصادف رانندگی)
- رسوب پروتئین در دیواره عروق خونی که منجر به تضعیف دیواره رگ میشود (آنژیوپاتی آمیلوئید مغزی)
- سکته مغزی ایسکمیک که منجر به خونریزی شده است
علت کمتر شایع خونریزی مغز، پارگی پیچ و خم غیرطبیعی عروق خونی با دیواره نازک (ناهنجاری شریانی-وریدی) است.
حمله ایسکمیک گذرا (TIA)
حمله ایسکمیک گذرا که گاهی به عنوان سکته خفیف مغزی شناخته میشود، یک دوره موقتی از علائم مشابه علائم سکته مغزی میباشد. TIA منجر به آسیب دائمی نمیشود. این علائم در اثر کاهش موقتی جریان خون به بخشی از مغز که حداکثر پنج دقیقه طول میکشد، ایجاد میشود.
TIA مانند سکته مغزی ایسکمیک زمانی رخ میدهد که لخته یا قطعات باقیماندهای باعث کاهش یا قطع جریان خون به سیستم عصبی شود.
حتی اگر بهخاطر بهترشدن علائم فکر کنید که دچار حمله ایسکمیک گذرا شدهاید، به اورژانس زنگ بزنید. نمیتوان صرفا براساس علائم، سکته مغزی یا TIA را افتراق داد. رخداد حمله ایسکمیک گذرا به معنای این است که ممکن است شریان مغزی تنگ یا تا حدی مسدود شده باشد. ابتلا به TIA خطر سکته مغزی را در آینده افزایش میدهد.
عوامل خطر سکته مغزی چیست
عوامل بسیاری میتوانند خطر سکته مغزی را افزایش دهند. عوامل خطر قابل درمان سکته مغزی عبارتند از:
عوامل خطر سبک زندگی
- اضافه وزن یا چاقی
- عدم تحرک بدنی
- نوشیدن بیش از حد الکل
- استفاده از داروهای غیرقانونی مانند کوکائین و متامفتامین
عوامل خطر پزشکی
- فشار خون بالا: اگر دچار فشار خون بالا هستید، برای کاهش آن هرکاری که پزشکتان میگوید انجام دهید. بهطور منظم فشارخونتان را اندازهگیری کنید. رژیم غذایی کم نمک و کم چرب و ورزش متوسط و منظم به کنترل فشار خون بالا کمک میکند.
- مصرف سیگار یا مواجهه با دود سیگار: با ترک سیگار خطر سکته مغزی بهطور چشمگیری کاهش مییابد. در واقع، درصورتی که به مدت پنج سال سیگار نکشید، خطر سکته مغزی تا میزان افراد غیرسیگاری کاهش مییابد.
- کلسترول بالا: در صورت ابتلا به کلسترول بالا با مصرف داروهای تجویزی (در صورت نیاز) و خوردن رژیم غذایی سالم و دارای چربی اشباع کم و غنی از میوه، سبزیجات، فیبر و روغنهای سالم سطح کلسترول و تریگلیسیرید را کاهش دهید.
- دیابت: رژیم غذایی سالم و برنامه ورزشی برای کمک به کنترل دیابت، خطر سکته مغزی را کاهش و فواید داروهای دیابت را افزایش میدهد.
- آپنه انسدادی خواب
- بیماریهای قلبی شامل نارسایی قلبی، نقایص قلبی، عفونت قلبی یا ریتم قلبی غیرطبیعی مانند فیبریلاسیون دهلیزی
- سابقه شخصی یا خانوادگی سکته مغزی، حمله قلبی یا حمله ایسکمیک گذرا
سایر عوامل خطر
- سن: افراد 55 ساله و بزرگتر نسبت به افراد جوان خطر سکته مغزی بیشتری دارند.
- نژاد: آمریکاییهای آفریقایی نسبت به نژادهای دیگر خطر سکته مغزی بیشتری دارند.
- جنسیت: مردان نسبت به زنان بیشتر در معرض سکته مغزی هستند. معمولا زنان در هنگام سکته مغزی پیرتر هستند و احتمال مرگشان در اثر سکته نسبت به مردان بیشتر است.
- هورمونها: استفاده از قرصهای ضدبارداری یا هورمون درمانی که شامل استروژن باشد، خطر سکته را بالا میبرد.
عوارض سکته مغزی چیست
سکته مغزی بسته به اینکه مغز چه مدت فاقد جریان خون بوده و کدام ناحیه تحت تاثیر قرار گرفته است، گاهی اوقات میتواند ناتوانیهای موقتی یا دائمی ایجاد کند. عوارض سکته مغزی عبارتند از:
- فلج یا از دست دادن حرکت عضلات. ممکن است یک طرف از بدنتان فلج شود یا کنترل عضلات خاصی مانند عضلات یک طرف صورت یا بازو را از دست دهید.
- مشکل در حرفزدن یا بلعیدن. سکته مغزی ممکن است بر کنترل عضلات دهان و گلو تاثیر بگذارد که واضح صحبتکردن، بلع یا خوردن را دشوار میسازد. همچنین ممکن است در زبان شامل صحبتکردن، درک گفتار، خواندن یا نوشتن مشکل داشته باشید.
- از دست دادن حافظه یا مشکل در تفکر. بسیاری از افرادی که دچار سکته مغزی میشوند، درجاتی از دست دادن حافظه را تجربه میکنند. برخی دیگر ممکن است در تفکر، استدلال، قضاوت و درک مفاهیم مشکل داشته باشند.
- مشکلات عاطفی. افرادی که دچار سکته مغزی شدهاند ممکن است در کنترل احساسات خود بیشتر مشکل داشته باشند یا دچار افسردگی شوند.
- درد. درد، بیحسی یا احساسات غیرمعمول دیگر ممکن است در قسمتهایی از بدن که تحت تاثیر سکته مغزی قرار گرفتهاند، رخ دهد. برای مثال، اگر سکته مغزی باعث از دست دادن حس بازوی چپ شود، ممکن است در آن بازو احساس ناخوشایند مورمورشدن داشته باشید.
- تغییر در رفتار و توانایی مراقبت از خود. افرادی که دچار سکته مغزی میشوند، ممکن است بیشتر انزواطلب و کنارهگیر شوند. این افراد در کارهای روزانه و سخت ممکن است به کمک نیاز داشته باشند.
پیشگیری از سکته مغزی
شناخت عوامل خطر سکته مغزی، پیروی از توصیههای پزشک و اتخاذ شیوه زندگی سالم بهترین اقداماتی هستند که میتوانید برای جلوگیری از سکته مغزی انجام دهید. اگر دچار سکته مغزی یا حمله ایسکمیک گذرا شده باشید، این اقدامات ممکن است به جلوگیری از سکته دیگری کمک کنند. مراقبتهای بیمارستان و بعد از آن نیز ممکن است نقش داشته باشد.
بسیاری از راهکارهای پیشگیری از سکته مغزی همان راهکارهای پیشگیری از بیماریهای قلبی میباشد. بهطور کلی، توصیههای شیوه زندگی سالم عبارتند از:
- کنترل فشار خون بالا. یکی از مهمترین کارهایی است که میتوانید برای کاهش خطر سکته مغزی انجام دهید. اگر دچار سکته مغزی شده باشید، کاهش فشار خون میتواند به جلوگیری از TIA یا سکته مغزی دیگر کمک کند. اغلب تغییرات سالم در شیوه زندگی و مصرف دارو برای درمان فشار خون بالا مورد استفاده قرار میگیرد.
- کاهش میزان کلسترول و چربی اشباعشده در رژیم غذایی. خوردن کلسترول و چربی کمتر بهویژه چربی اشباع و چربی ترانس، رسوب در شریانها را کاهش میدهد. اگر نمیتوانید میزان کلسترول خود را صرفا از طریق رژیم غذایی کنترل کنید، ممکن است پزشک داروی کاهنده کلسترول تجویز کند.
- ترک مصرف دخانیات. مصرف سیگار خطر سکته مغزی را در افراد سیگاری و افرادی که در معرض دود سیگار هستند افزایش میدهد.
- کنترل دیابت. رژیم غذایی، ورزش و کاهش وزن میتواند به حفظ قند خون در حد نرمال کمک کند. اگر به نظر برسد که عوامل شیوه زندگی برای کنترل دیابت کافی نیستند، پزشک داروی دیابت تجویز میکند.
- حفظ وزن سالم. داشتن اضافه وزن باعث ایجاد سایر عوامل خطر سکته مغزی مانند فشار خون بالا، بیماریهای قلبی و عروقی و دیابت میشود.
- خوردن رژیم غذایی غنی از میوه و سبزیجات. رژیم غذایی حاوی پنج یا بیشتر وعدهی میوه و سبزیجات در روز میتواند خطر سکته مغزی را کاهش دهد. رژیم غذایی مدیترانهای که بر مصرف روغن زیتون، میوه، آجیل، سبزیجات و غلات کامل تاکید دارد، میتواند کمککننده باشد.
- ورزش منظم. ورزشهای هوازی از بسیاری جهات خطر سکته مغزی را کاهش میدهند. ورزش میتواند فشار خون را پایین آورد، سطح کلسترول خوب را افزایش دهد و سلامت عمومی عروق خونی و قلب را بهبود بخشد. همچنین، ورزش به کاهش وزن، کنترل دیابت و کاهش استرس کمک میکند. به تدریج تا حداقل 30 دقیقه فعالیت بدنی متوسط مانند پیادهروی، آهسته دویدن، شنا یا دوچرخهسواری در بیشتر روزهای هفته داشته باشید.
- اجتناب از مصرف الکل. مصرف زیاد الکل خطر فشار خون بالا، سکته مغزی ایسکمیک و سکته مغزی هموراژیک را افزایش میدهد. همچنین ممکن است الکل با سایر داروهایی که مصرف میکنید، تداخل داشته باشد.
- درمان آپنه انسدادی خواب. آپنه انسدادی خواب یک اختلال خواب است که باعث میشود تنفس به مدت کوتاهی بهطور مکررا در طول خواب متوقف شود. درمان این اختلال شامل دستگاهی است که برای باز نگه داشتن مجاری هوایی در هنگام خواب، فشار هوای مثبت را از طریق ماسک منتقل میکند.
- اجتناب از داروهای غیرقانونی. موادی مانند کوکائین و متامفتامین عوامل خطری برای حمله ایسکمیک گذرا و سکته مغزی هستند.
داروهای پیشگیریکننده
اگر دچار سکته مغزی یا TIA شده باشید، ممکن است پزشک برای کمک به کاهش خطر وقوع سکته مغزی دیگر دارو تجویز کند. از جمله:
- داروهای ضد پلاکت. پلاکتها سلولهایی در خون هستند که لخته ایجاد میکنند. داروهای ضد پلاکت چسبندگی این سلولها و احتمال تشکیل لخته را کمتر میکنند. متداولترین داروی ضد پلاکت آسپیرین است. پزشک دوز مناسب آسپیرین را برای شما تعیین میکند.
همچنین، ممکن است پزشک برای کاهش خطر لختهشدن خون Aggrenox (ترکیبی از آسپرین کم دوز و داروی ضد پلاکت دی پیریدامول) تجویز کند. پزشک بعد از TIA یا سکته مغزی خفیف ممکن است برای کاهش خطر وقوع سکته دیگر، برای مدتی آسپیرین و داروی ضد پلاکت مانند کلوپیدوگرل (پلاویکس) تجویز کند. اگر نتوانید آسپیرین مصرف کنید، کلوپیدوگرل به تنهایی تجویز میشود. - آنتی کواگولانتها (داروهای ضد انعقاد خون). این داروها باعث کاهش تشکیل لخته خون میشوند. هپارین سریع عمل میکند و ممکن است به صورت کوتاهمدت در بیمارستان مورد استفاده قرار گیرد. وارفارین (Coumadin و Jantoven) آهستهتر عمل میکند و ممکن است برای موارد طولانیمدت استفاده شود. وارفارین یک داروی رقیقکننده خون قدرتمندی است، بنابراین باید دقیقا مطابق دستورالعمل مصرف کنید و مراقب عوارض جانبی آن باشید. همچنین، باید برای کنترل اثرات وارفارین بهطور منظم آزمایش خون انجام دهید.
چندین داروهای رقیقکننده خون جدید برای جلوگیری از سکته مغزی در افرادی که خطر بالایی دارند، در دسترس است. این داروها شامل دابیگاتران (پراداکسا)، ریواروکسابان (زارلتو)، آپیکسابان (الیکوییس) و ادوکسابان (ساوایسا) است. این داروها نسبت به وارفارین آهستهتر عمل میکنند و معمولا نیاز به آزمایش خون و کنترل پزشک ندارد. همچنین، این داروها با خطر عوارض خونریزی کمتری همراه هستند.
تشخیص سکته مغزی
به محض ورود به بیمارستان، همه چیز به سرعت انجام میگیرد، زیرا تیم اورژانس سعی میکند نوع سکته مغزی را تشخیص دهد. سریعا سی تی اسکن یا تست تصویربرداری دیگری انجام میگیرد. همچنین، پزشکان باید سایر علل احتمالی علائم بیمار مانند تومور مغزی یا واکنش دارویی را رد کنند.
برخی از تستهایی که ممکن است انجام گیرند، عبارتند از:
- معاینه فیزیکی. پزشک تعدادی تست انجام خواهد داد که با آنها آشنا هستید، مانند سمع قلب و اندازهگیری فشار خون. همچنین، تستهای نورولوژیکی انجام میگیرد تا چگونگی تاثیر سکته مغزی بر سیستم عصبی بررسی گردد.
- آزمایش خون. ممکن است چندین آزمایش خون انجام دهید، از جمله آزمایش بررسی سرعت لخته شدن خون، میزان قند خون و وجود عفونت.
- سی تی اسکن. در سی تی اسکن برای ایجاد تصاویری دقیق از مغز از اشعه ایکس استفاده میشود. سی تی اسکن میتواند خونریزی مغزی، تومور، سکته مغزی ایسکمیک یا سایر عارضهها را نشان دهد. ممکن است پزشک برای مشاهده عروق خونی گردن و مغز با جزئیات بیشتر به جریان خون ماده رنگی تزریق کند (سی تی آنژیوگرافی).
- MRI. در MRI برای ایجاد تصاویر دقیق از مغز از امواج رادیویی قوی و مغناطیسی استفاده میشود. MRI میتواند آسیب بافت مغزی ناشی از سکته مغزی ایسکمیک و خونریزی مغزی را تشخیص دهد. پزشک ممکن است برای مشاهده شریانها و وریدها و مشخصترکردن جریان خون، ماده رنگی تزریق کند (آنژیوگرافی رزونانس مغناطیسی یا ونوگرافی رزونانس مغناطیسی).
- سونوگرافی کاروتید. در این تست امواج صوتی تصاویر دقیقی از داخل شریانهای کاروتید در گردن ایجاد میکند. این تست رسوب چربی (پلاک) و جریان خون را در شریانهای کاروتید نشان میدهد.
- آنژیوگرام مغزی. در این تست ناشایع، پزشک از طریق برش کوچکی، لولهی نازک و انعطافپذیری (کاتتر) را معمولا در کشاله ران وارد میکند و آن را از طریق شریانهای اصلی و به داخل شریان کاروتید و مهرهای هدایت میکند. سپس، ماده رنگی به عروق خونی تزریق میکند تا در تصاویر اشعه ایکس قابل مشاهده باشند. این روش نمای دقیقی از شریانهای مغز و گردن ایجاد میکند.
- اکوکاردیوگرام. در اکوکاردیوگرام از امواج صوتی برای ایجاد تصاویر دقیق از قلب استفاده میشود. با اکوکاردیوگرام میتوان منبع لخته در قلب را یافت که ممکن است از قلب به مغز رفته و باعث سکته مغزی شود.
درمان سکته مغزی چیست
درمان اورژانسی سکته مغزی بستگی به این دارد که دچار سکته مغزی ایسکمیک شدهاید یا سکته مغزی هموراژیک.
درمان سکته مغزی ایسکمیک
پزشکان برای درمان سکته مغزی ایسکمیک سریعا جریان خون را به مغز بازمیگردانند. این کار از طریق زیر انجام میگیرد:
- داروی اورژانسی داخل وریدی. درمان با داروهایی که میتوانند لخته را از بین ببرند، در صورت تزریق داخل وریدی، باید تا 4/5 ساعت بعد از شروع علائم داده شوند. هرچه این داروها زودتر تجویز شوند بهتر است. درمان سریع نهتنها احتمال زندهماندن را بالا میبرد، بلکه ممکن است عوارض را نیز کاهش دهد.
تزریق داخل وریدی فعالکننده پلاسمینوژن بافتی نوترکیب (tPA) که به آن آلتپلاز (اکتیواز) نیز میگویند، استاندارد طلایی درمان سکته مغزی ایسکمیک است. تزریق tPA معمولا از طریق وریدی در بازو در سه ساعت اول انجام میشود. گاهی اوقات، tPA را میتوان تا 4/5 ساعت بعد از شروع علائم سکته مغزی تزریق کرد.
این دارو با تجزیه لخته خون، جریان خون را بازمیگرداند. برطرفکردن سریع علت سکته مغزی ممکن است به بهبودی کامل افراد از سکته مغزی کمک کند. پزشک خطرات خاصی مانند خونریزی احتمالی در مغز را برای تعیین مناسببودن tPA در نظر میگیرد. - روشهای اورژانسی اندوواسکولار. پزشکان گاهی سکته مغزی ایسکمیک را مستقیما درون رگ خونی مسدودشده درمان میکنند. نشان داده شده است که درمان اندوواسکولار بهطور قابل توجهی نتایج را بهبود میبخشد و ناتوانیهای طولانیمدت پس از سکته مغزی ایسکمیک را کاهش میدهد. این پروسهها در اسرع وقت باید انجام شوند:
- داروهایی که مستقیما به مغز منتقل میشوند. پزشک لوله بلند و باریکی (کاتتر) را از طریق شریانی در کشاله ران به مغز میفرستد تا tPA را مستقیما به محلی که سکته مغزی رخ میدهد منتقل کند. پنجره زمانی این درمان تا حدودی طولانیتر از تزریق tPA است، اما هنوز هم محدود میباشد.
- از بین بردن لخته با استنت. پزشکان میتوانند از وسیلهای متصل به کاتتر برای از بینبردن لخته بهطور مستقیم از رگ خونی مسدودشده در مغز استفاده کنند. این روش بهویژه برای افرادی که لخته بزرگی دارند که قابل حلشدن با tPA نیست، موثر است. این روش اغلب در ترکیب با تزریق tPA انجام میگیرد.
پنجره زمانی برای این روش به خاطر تکنولوژی تصویربرداری جدیدتر در حال گسترش است. پزشکان برای کمک به تعیین اینکه چقدر احتمال دارد یک فرد از درمان اندوواسکولار سود ببرد، ممکن است تستهای تصویربرداری پرفیوژن (که با CT یا MRI انجام میگیرد) درخواست کنند.
برای کاهش خطر وقوع سکته مغزی دیگر یا حمله ایسکمیک گذرا، پزشک ممکن است روشی برای بازکردن شریانی که به دلیل وجود پلاک تنگ شده است، توصیه کند. گزینهها بسته به وضعیت شما متفاوت است، اما شامل موارد زیر میباشد:
- آندرترکتومی کاروتید. شریانهای کاروتید عروق خونی هستند که در طرفین گردن قرار دارند و به مغز خونرسانی میکنند. این جراحی پلاکهای مسدودکننده شریان کاروتید را از بین میبرد و خطر سکته مغزی ایسکمیک را کاهش میدهد. آندرترکتومی کاروتید خطراتی نیز دارد، بهویژه برای افرادی که دچار بیماری قلبی یا سایر مشکلات پزشکی هستند.
- آنژیوپلاستی و استنت. در آنژیوپلاستی، جراح کاتتری را از طریق شریانی در کشاله ران به شریان کاروتید میفرستد. سپس، بالونی برای بازکردن شریان تنگشده باد میشود. پس از آن، استنتی برای باز نگهداشتن شریان جایگذاری میشود.
درمان سکته مغزی هموراژیک
درمان اورژانسی سکته مغزی هموراژیک بر کنترل خونریزی و کاهش فشار مغزی ناشی از مایع اضافی متمرکز است. گزینههای درمانی عبارتند از:
- اقدامات اورژانسی. اگر برای جلوگیری از لخته شدن خون از داروهای رقیقکننده خون استفاده میکنید، ممکن است برای خنثیکردن اثرات رقیقکننده خون، به شما داروهایی داده شود یا تزریق فرآوردههای خونی انجام گیرد. همچنین ممکن است داروهایی برای کاهش فشار مغز، کاهش فشار خون، جلوگیری از اسپاسم عروق خونی و پیشگیری از تشنج تجویز شود.
- جراحی. اگر ناحیه خونریزی بزرگ باشد، پزشک ممکن است برای از بینبردن خون و تسکین فشار روی مغز جراحی انجام دهد. همچنین ممکن است از جراحی برای ترمیم مشکلات عروق خونی مرتبط با سکته مغزی هموراژیک استفاده شود. پزشک ممکن است یکی از روشهای زیر را بعد از سکته مغزی یا زمانی که آنوریسم، مالفورماسیون شریانی-وریدی (AVM) یا نوع دیگری از مشکلات عروق خونی باعث سکته مغزی هموراژیک شده باشد، توصیه کند:
- کلیپینگ با جراحی. جراح بست (clamp) کوچکی را به پایه آنوریسم میزند تا از جریان خون را به سمت آن متوقف کند. این بست از پارگی آنوریسم جلوگیری میکند یا میتواند جلوی خونریزی مجدد آنوریسمی که اخیرا دچار خونریزی شده است را میگیرد.
- کلاف پیچی (آمبولیزاسیون اندوواسکولار). جراح از طریق شریانی در کشاله ران کاتتری را به مغز هدایت میکند و کویلهای (کلافهای) ریز و جداپذیری را داخل آنوریسم قرار میدهد. این عمل مانع جریان خون به آنوریسم شده و باعث لختهشدن خون میشود.
- برداشتن AVM با جراحی. جراحان AVM کوچکتری را در صورتی که در ناحیهی قابل دسترسی از مغز قرار داشته باشد، برمیدارند. این کار خطر پارگی را از بین میبرد و خطر سکته مغزی هموراژیک را کاهش میدهد. با این حال، اگر AVM در اعماق مغز واقع شده باشد، بزرگ باشد یا برداشت آن تاثیر زیادی بر عملکرد مغز داشته باشد، همیشه امکان برداشتن وجود ندارد.
- رادیوجراحی استریوتاکتیک. رادیوجراحی استریوتاکتیکبااستفاده از اشعههای متعددِ رادیاسیون بسیار متمرکز یک درمان پیشرفته با حداقل تهاجم است که برای ترمیم ناهنجاریهای عروق خونی مورد استفاده قرار میگیرد.
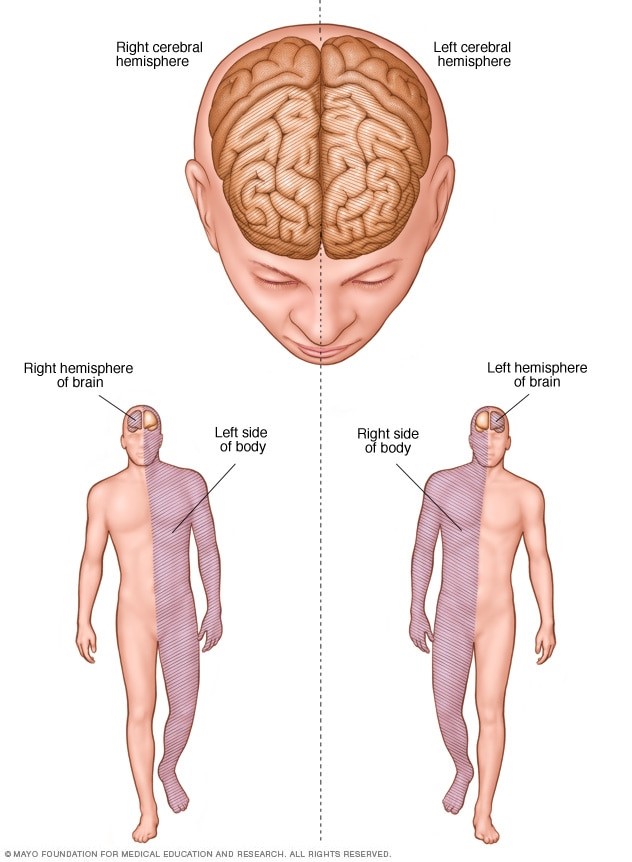
بهبودی و توانبخشی بعد از سکته مغزی
بعد از درمان اورژانسی حداقل یک روز تحت نظارت دقیق قرار میگیرید. پس از آن، مراقبتهای سکته مغزی به شما کمک میکند تا حد امکان عملکرد خود را بازیابید و به زندگی مستقل خود برگردید. تاثیر سکته مغزی به ناحیه درگیرشده مغز و میزان آسیب بافت بستگی دارد.
اگر سکته مغزی بر سمت راست مغز تاثیر بگذارد، حرکات و حواس سمت چپ بدن تحت تاثیر قرار میگیرد. اگر سکته مغزی به بافت سمت چپ مغز آسیب برساند، حرکات و حواس سمت راست بدن تحت تاثیر قرار میگیرد. آسیب در سمت چپ مغز ممکن است باعث اختلالات گفتاری و زبانی شود.
اکثر نجاتیافتگان از سکته مغزی از برنامه توانبخشی استفاده میکنند. پزشکتان دقیقترین برنامه درمانی را براساس سن، سلامت عمومی و درجه ناتوانی ناشی از سکته مغزی برای شما توصیه میکند. پزشکتان سبک زندگی، علایق، اولویتها و در دسترسبودن اعضای خانواده و سایر مراقبین را در نظر خواهد گرفت.
توانبخشی ممکن است قبل از مرخص شدن از بیمارستان شروع شود. بعد از ترخیص، ممکن است برنامه خود را در واحد توانبخشی همان بیمارستان، واحد توانبخشی دیگر یا مرکز مراقبتی تخصصی، به صورت سرپایی یا در خانه ادامه دهید.
ریکاوری و بهبودی از سکته مغزی برای هر فرد متفاوت است. بسته به شرایطتان، تیم درمانی ممکن است شامل موارد زیر باشد:
- پزشک آموزشدیده برای عوارض مغزی (نورولوژیست)
- پزشک توانبخشی (فیزیوتراپیست)
- پرستار توانبخشی
- متخصص تغذیه
- کاردرمانگر
- درمانگر برای فعالیتهای آرامبخش
- پاتولوژیست گفتار
- مددکار اجتماعی یا مدیر پرونده
- روانشناس یا روانپزشک