سندرم ترنر چیست؟
در سال ۱۹۸۳، هنری ترنر (Henry Turner) برای نخستین بار سندرم ترنر را که یکی از شایعترین اختلالات کروموزومی است، توصیف کرد. بیش از ۹۵ درصد از زنان بالغ مبتلا به این اختلال، نازا و دارای قدی کوتاه بودند. تعدادی از تظاهرات سندرم ترنر، در تصاویر زیر نشان داده شدهاند.
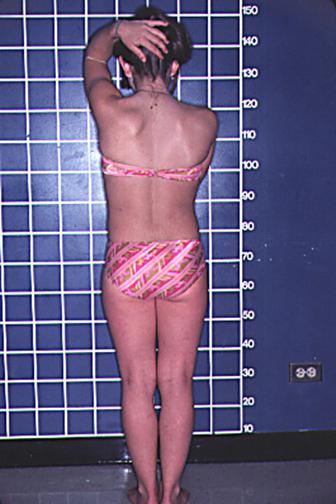
سندرم ترنر اختلالی ژنتیکی است که مختص زنان بوده و یک مورد از هر ۲۰۰۰ کودک دختر را درگیر میکند.
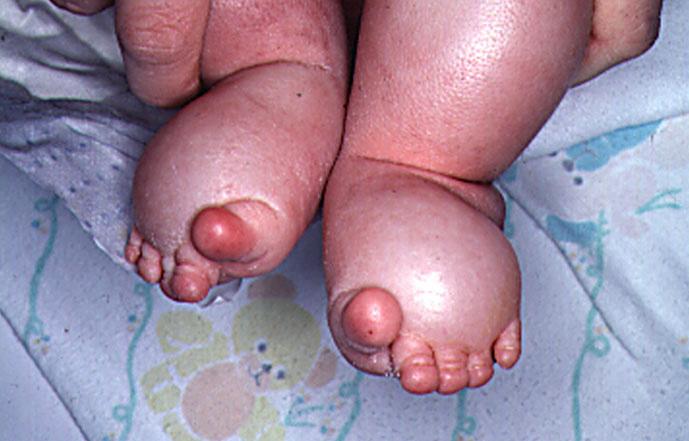
ادم لنفاوی در پای نوزاد؛ به ظاهر سوسیسی شکل انگشتان توجه کنید.

ناخنهای با درجه انحنای بالا در سندرم ترنر؛ به مقطع U-شکل ناخنها توجه نمایید.
پاتوفیزیولوژی
سندرم ترنر در اثر نبود مجموعهای از ژنهای موجود در بازوی کوتاه یکی از کروموزومهای X ایجاد میشود. حدود دو سوم از بیماران دارای کاریوتیپ 45,X، کرموزوم پدری خود را از دست دادهاند. علاوه بر مونوزومی X، میتوان تصویر بالینی مشابهی را نیز در کاریوتیپ 46,XXiq و برخی از افراد دارای کاریوتیپ موزائیکی مشاهده نمود. حذف ژن SHOX میتواند فنوتیپ اسکلتی مشابهی به نام Leri-Weill dyschondrosteosis را ایجاد کند.
فراوانی
ایالات متحده
فراوانی سندرم ترنر در حدود یک مورد در هر ۲۰۰۰ تولد نوزاد دختر زنده میباشد. تقریبا ۱۵ درصد سقطهای خودبهخودی دارای کاریوتیپ 45,X هستند. ۹۹ درصد بارداریهای با کاریوتیپ 45,X به طور خودبهخودی سقط میشوند.
سراسر جهان
فراوانی جهانی سندرم ترنر مشابه ایالات متحده است. فاکتورهای قومیتی و نژادی تاثیرگذار بر فراوانی تاکنون شناخته نشده اند.
میزانهای ابتلا و مرگومیر
مرگومیر ناشی از سندرم ترنر در نوزادی ممکن است (neonatal period) به علت هایپوپلازی قلب چپ و کوآرکتاسیون آئورت و در بزرگسالی به علت بیماریهای قلبی عروقی، خصوصا دیسکشن آئورت، رخ دهد. چاقی نیز که با دیابت شیرین و فشارخون بالا مرتبط است، میتواند عامل مرگ زودرس ناشی از سندرم ترنر باشد. تعدادی از مطالعات اپیدمیولوژیکی حاکی از کاهش حدودا ۱۰ ساله امید به زندگی این بیمران هستند. پوکی استخوان نیز شایع است.
ناهنجاریهای ماردزادی قلبیعروقی و گشادی آئورت، با وجود شیوع بالا در بیماران مبتلا به سندرم ترنر، اغلب تا سنین بالا بدون تشخیص باقی میمانند. این موضوع نشاندهنده نیاز به روشهای سیستمیکتر مانیتور کردن وضعیت قلبیعروقی است.
ناهنجاریهای کلیه که برخی از بیماران را مبتلا میکند، باعث افزایش احتمال ابتلا به عفونتهای مجاری ادراری و فشارخون بالا می گردد. حتی در صورت عدم وجود ناهنجاریهای قلبی و یا کلیوی، بیماران در معرض ابتلا به فشارخون بالا میباشند.
افراد با بیماریهای مرتبط با درچه میترال و دریچه آئورتی، نیاز به پروفیلاکسی علیه اندوکاردیت باکتریایی تحت حاد (subacute bacterial endocarditis (SBE)) دارند.
مطالعهای که در دانمارک انجام گرفت، نشان داد که خطر ابتلا به بیماریهای خودایمنی در زنان مبتلا به سندرم ترنر، دو برابر خطر ابتلا در کل زنان دانمارکی است. خطر بیماریهای خودایمنی که مردان را بیشتر مبتلا میکنند نیز، در این زنان بالا بود. ارتباط گفته شده در بیماری هاشیموتو که در زنان شیوع بیشتری دارد و نیز دیابت نوع یک، قویتر بود.
نژاد
ارتباطات نژادی و قومیتی خاصی شناخته نشده است.
جنسیت
سندرم ترنر تنها در زنان اتفاق میافتد. سندرم Noonan که گاها به شاتباه سندرم ترنر مردانه نامیده میشود، میتواند هم در مردان و هم در زنان رخ دهد. این بیماری، اختلال ژنتیکی اتوزومی غالب بوده و ناهنجاری کرموزومی محسوب نمیشود. سندرم Noonan ارتباطی به سندرم ترنر ندارد.
سن
سندرم ترنر، مانند سایر ناهنجاریهای کروموزومی در طی بارداری و یا به دنبال نخستین تقسیم سلولی وجود دارد و در کل طول زندگی فرد نیز حفظ میشود. ممکن است سطوح هورومونهای گونادوتروپین، خصوصا FSH، پس از تولد بالا باشد، اما به حدی بالا نیست که در تستهای غربالگری دوره نوزادی به کار رود. ترشح این هورمونها تا حدود ۴ سالگی تدریجا سرکوب میشود، تا اینکه پس از ۱۰ سالگی، تا میزان به میزان آنها در یائسگی برسد.
پیش آگهی
بیماران مبتلا به سندرم ترنر، در کل پیشآگهی خوبی دارند.
حتی در صورت درمان با هورمونهای رشد، قد بیشتر بیماران کوتاهتر از حالت عادی میباشد.
سندرم ترنر باعث عقبماندگی ذهنی نمیشود. احتمال شاغل بودن این زنان از سایر زنان بالغ عادی بالاتر است.
امید به زندگی اندکی کمتر از میانگین است، اما میتواند با تحت درمان قرار دادن بیماریهای مزمن مربوطه، مانند چاقی و فشار خون بالا درمان شود.
تقریبا تمام افراد مبتلا نازا هستند، اما میتوانند با استفاده از جنینهای اهداشده بادار شوند.
عوامل زمینهساز ابتلا
در تشخیص سندرم ترنر، به وجود خصوصیات فنوتیپی معمول این بیماری و نبود کل کروموزوم جنسی دوم و یا بخشی از آن است.
بالا بودن سن مادر با افزایش بروز این بیماری ارتباطی ندارد.
در بیماران دارای یک کروموزوم X، این کرومزوم در دوسوم موارد دارای منشا مادری است.
بسیاری از خصوصیات سندرم ترنر، مانند قامت کوتاه، به علت نبود نسخه دوم ژن SHOX که روی کروموزوم X قرار دارد، رخ میدهند.
مراقبتهای پزشکی
سندرم ترنر، در کل طول زندگی فرد بیمار وجود دارد. بسیاری از بیماران زندگی طولانی و سالمی را تجربه میکنند، درحالیکه تعدادی در معرض ابتلا به انواع فراوانی از بیماریهای مزمن قرار میگیرند.
نظارت بر سلامت این افراد به صورت پیگیری (follow-up) دقیق پزشکی است که شامل غربالگری بیماریهای مزمن مربوطه با شیوع بالا میباشد. مراقبتهای پیشگیرانه اولیه و درمان نیز ضروری میباشند.
درمان با هورمونهای رشد در کودکی، درمانی استاندارد به منظور پیشگیری از کوتاهقامتی در بزرگسالی میباشد. نتایج یک کارآزمایی کنترل شده با دارونما و دوسوکور نشان داده است که ترکیب هورمونهای رشد و استروژن با دوز بسیار پایین در دوران کودکی، میتواند میزان رشد بیماران مبتلا به سندرم ترنر را افزایش دهد. سن ایدهآل به منظور آغاز درمان مشخص نیست. قد بلندتر در افراد بالغ با طول مدت بیشتر درمان پیش از آغاز بلوغ در ارتباط میباشد.
درمان با استروژن نیز معمولا موردنیاز است، اما شروع زودهنگام آن و یا استفاده از دوزهای بسیار بالا، میتواند قد فرد در بزرگسالی را به خطر بیندازد. درمان با استروژن معمولا از سنین ۱۲ تا ۱۵ سالگی آغاز میگردد. درمان پیوسته با دوز پایین استروژن میتواند از ۱۲ سالگی و یا حتی از ۵ سالگی آغاز شود. این درمان میتواند به صورت چرخهای و با برنامه ۳هفته انجام درمان و یک هفته عدم انجام آن، پس از ۶ الی ۱۸ ماهگی نیز آغاز شود. میتوان بعدها پروژستین را نیز استفاده نمود. برخی از محققان بر این باورند که استروژنهای کونژوگه شده در کودکان دارای کنترااندیکاسیون هستند. استروژنهای ترنسدرمال به سطوح فیزیولوژیک استروژن مرتبط بوده و در صورتی که تحمل شوند، درمان ارجح به شمار میروند.
هورومون رشد، حتی پس از قطع مصرف نیز میتواند دارای اثرات بلندمدت سودمند روی لیپیدها باشد.
درمان با آندروژن، از جمله استانداردهای مراقبتی نیست، اما میتواند دارای نتایج خوبی باشد.
جراحی
بیماران مبتلا به سندرم ترنر در خطر افزایشیافته تشکیل کلوئیدها میباشند. این نکته باید در جراحیهای زیبایی مورد توجه قرار بگیرد؛ زیرا تشکیل کلوئید میتواند تمام منافع حاصل از چنین فرایندهایی را بیاثر کند.
ممکن است انجام پروفیلاکسی علیه اندوکاردیت باکتریایی تحت حاد، پیش از تمام اعمال جراحی و دندانپزشکی که روی زنان مبتلا به بیماریهای مربوط به دریچه قلبی مورد نیاز باشد، تا از وقوع SBE پیشگیری به عمل آید.
وراثت
بسیاری از موارد سندرم ترنر، وراثتی نیستد. در صورتیکه این بیماری در اثر مونوزومی X حاصل شود، ناهنجاری کروموزومی در نتیجه رویدادی تصادفی هنگام تشکیل سلولهای جنسی (اسپرمها و تخمکها) در والدین فرد مبتلا به وجود آمده است. جدا نشدن کروموزومها از یکدیگر (nondisjunction)، خطایی است که به ایجاد سلولهای جنسی با تعداد غیرطبیعی از کروموزومها منجر میشود. به عنوان مثال، یک سلول اسپرم و یا تخمک، ممکن است در نتیجه nondisjunction کروموزوم جنسی نداشته باشد. در صورتیکه یکی این سلولهای جنسی غیرطبیعی در تشکیل ساختار ژنتیکی فرد شرکت کنند، کودک تنها دارای یک کروموزوم X در هر سلول خود خواهد بود. سندرم ترنر موزائیکی نیز ارثی نیست. این بیماری نیز به صورت تصادفی و در حین تقسیمات سلولی اوایل رشد رویان رخ میدهد. درنتیجه، تعدادی از سلولهای فرد مبتلا عادی بوده و دارای دو کروموزوم جنسی هستند، در حالیکه تعدادی دیگر تنها دارای یک کروموزوم جنسی میباشند. سایر ناهنجاریهای کروموزومهای جنسی نیز در زنان با موزائیسم کروموزوم X ممکن هستند.
سندرم ترنر اختلالی ژنتیکی است که مختص زنان بوده و یک مورد از هر ۲۰۰۰ کودک دختر را درگیر میکند.
