اسپینا بیفیدا چیست؟
اسپینا بیفیدا یا بیرونزدگی نخاع یک ناهنجاری قابل درمان نخاع است که درجات مختلفی دارد. این بیماری، یک ناهنجاری لوله عصبی (ساختار جنینی که به مغز و نخاع نمو میکند) بهشمار میرود و 4000 سال پیش شناسایی شدهاست. لغت “میلودیسپلازی” بعنوان هممعنی اسپینا بیفیدا در نظر گرفته میشود. ناهنجاریهای لوله عصبی طیفی گسترده از ظواهر بالینی دارند؛ از تولد جنین مرده تا یافتههای رادیوگرافیک ضمنی از اسپینا بیفیدای پنهانی. میلومننگوسل، شکلی از اسپینا بیفیدا، در هنگام تولد قابل مشاهده است (عکسهای زیر را ببینید.) در بیماران مبتلا به میلومننگوسل طیفی از ناهنجاریها دیده میشود، اما ناهنجاریهای عملکردی ابتدایی شامل فلج اندامهای تحتانی و فقدان حس، اختلال عملکرد مثانه و روده، و اختلال عملکرد شناختی است. (ظواهر بالینی را ببینید)
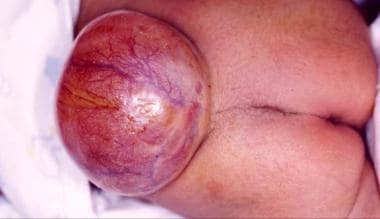
ناحیه کمر نوزاد مبتلا به میلومنینگوسل. پوست سالم است، و پلاکود، شامل بقایای بافت عصبی، میتواند در مرکز جراحت که پر از مایع مغزینخاعی است، مشاهده شود.
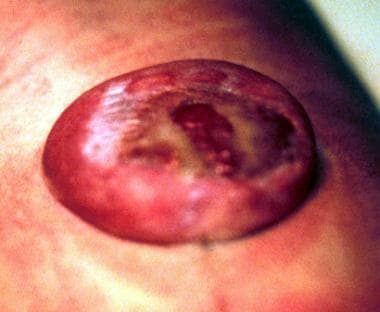
میلومننگوسل در یک نوزاد
تستهای خونی، آمنیوسنتز، یا هردو میتوانند برای غربالگری ناهنجاریهای لوله عصبی مورد استفاده قرار بگیرند. این روشها معمولا در ترکیب با اولتراسونوگرافی جنینی مورد استفاده قرار میگیرند. تشخیص قبل از تولد و درمان در چند روز اغازی بعد از تولد، همراه هم، موجب کاهش نیاز به مراقبت و کاهش مشکلات ایجادشده در نتیجه اسپینا بیفیدا خواهد شد.
پیشرفت در روشهای درمانی موجب شده است تا تعداد فزایندهای از بیماران مبتلا به ناهنجاری لوله عصبی، در بطن جامعه حضور داشتهباشند و فعالیت کنند. هرچند مشکلات مرتبط با درمان، جراحی و بازتوانی در بیماران مبتلا به میلومننگوسل، از هنگام تولد تا دوران بزرگسالی، ظهور خواهند کرد.
نیاز به روشهای گروهی در درمانهای معاصر اسپینا بیفیدا شناسایی شدهاست. دورهم جمع کردن تعداد زیادی پزشکان و جراحان متخصص میتواند بار سختی و خستگی ناشی از هماهنگی با پزشکان مختلف را از دوش والدین بردارد و این اطمینان را بوجود آورد که خدمات ضروری در دسترس خواهند بود.
گزارشات حاکی از آن است که انتقال از مراقبتهای پزشکی مناسب کودکان به مراقبتهای مناسب بزرگسالان در حفظ معیارهای زندگی باکیفیت دخیل است. متخصص پزشکی فیزیکی و توانبخشی به نظر میرسد نقشی مهم در هماهنگی بخشهای درمانی متعدد که درکنارهم موجب میشوند بیماران بیشترین میزان عملکرد و بهخصوص استقلال را به دست آورند، دارد.
شرکت در درمان بیمارانی که دچار ناتوانیهای بدنی مزمن و شدید هستند، نیازمند تعهد، هماهنگی، و دسترسی به منابع بالینی گسترده است. با به انجام رسیدن درمان، میزان بالای بقا در بیمارانی که دچار اسپینا بیفیدا هستند، مورد انتظار است و کیفیت زندگی حداقل تا قسمتی، بر سرعت، کارایی و درک روند درمانی از هنگام تولد، تکیه دارد.
ردهبندی اسپینا بیفیدا
اسپینا بیفیدا یک ناهنجاری متغییر است که در نتیجه آن، کمان مهرهای ستون مهرهها یا تشکیل نمیشود یا ناقص تشکیل میشود. لغت بیفیدا از کلمه لاتینی “بیفیدوس” یا “دو قسمتی” منشا گرفته است. علاوهبرآن این اختلال تحت عنوان میلودیسپلازی و میلومننگوسل نیز شناخته میشود اما بیشتر اسپینا بیفیدا به کار میرود (بویژه توسط جراحان ارتوپدی آکادمی آمریکا).
راشیتیشیسیز خلفی، معادل کلمه یونانی به معنای مرکب شده از rachis ، به معنای نخاع، و schisis ، به معنای تقسیم، است. (اسپاندیلوشیز در زبان لاتین)
اسپینا بیفیدای کیستیک
کیستیک اسپینا بیفیدا میتواند در هر قسمتی از محور نخاعی رخ دهد اما بیشتر در ناحیه کمر اتفاق میافتد. در این اختلال، نخاع شکافته شده و یک کیست تشکیل میشود. مننگوسل- ورم کیستیک سختشامه و عنکبوتیه- از ناهنجاری اسپینا بیفیدا در کمان مهرهای بیرون میزند. یک شخص مبتلا به مننگوسل ممکن است هیچ عوارض عصبی را تجربه نکند. کیستیک اسپینا بیفیدا وقتی بافت طناب نخاعی وارد مننگوسل میشود، موجب ایجاد مشکلی میشود که کیست میومننگوسل نامیده میشود. با توجه به منلائوس، بر اساس گزارشات ناشی از 94 درصد از بیماران، فرم میلومننگوسل از اسپینا بیفیدای کیستیک، قابلتوجهترین و معمولترین نوع اسپینا بیفیدا است. (در این دستهبندی اسپینا بیفیدای نهان در نظر گرفته نشده است)
کودک مبتلا به میلومننگوسل نیازمند مراقبت مخصوص و انتقال به مرکزی است که در آن جراحی نوزادان و بستن جراحت ممکن باشد. جراحی شامل آزادسازی عضلات جانبی و پوست برای پوشاندن و تلاش برای ایجاد یک انسداد در مقابل اجزای عصبی با حداقل میزان اسکار میباشد؛ زیرا اختلالات ناشی از طناب نخاعی بسته شده، نتایجی شدید و فراوان به دنبال خواهد داشت.
فرم دیگر کیستیک اسپینا بیفیدا که در واقعا شدیدترین حالت نیز هست، میلوسل یا میلوشیزیس است که در اثر آن صفحه عصبی باز، مجددا توسط اپیتلیوم پوشانده شده و این صفحه عصبی در روی سطح پخش شده است.
اسپینا بیفیدای پنهان
نام اسپینا بیفیدا در واقع مناسب اسپینا بیفیدای نهان نیست؛ زیرا این مشکل ممکن است در تعداد زیادی از بزرگسالان سالم نیز وجود داشتهباشد. تعدادی ادعا میکنند که اگر کمان مهرهای خلفی تحت مطالعات تصویربرداری قرار بگیرد، این مورد میتواند در یکی از هر سه فرد بزرگسال سالم دیده شود.
سرینگومیلوسل (Syringomeningocele)
سرینگومیلوسل شکلی دیگر از اسپینا بیفیدا است. کلمه یونانی syrinx – به معنای لوله یا صفحه – با کلمه meninx (غشا) و kele (تومور) ترکیب شده است. به این ترتیب این لغت مرکزی توخالی را توصیف میکند که مایع نخاعی با کانال مرکزی طناب نخاعی که توسط غشایی با میزان کمی از اجزای طناب، پوشانده شده است، در ارتباط است.
سرینگومیلوسل و سرینگومیلیا
سرینگومیلوسل نوعی از اسپینا بیفیدا است که طی آن بیرونزدگی غشاها و طناب نخاعی موجب افزایش مایع داخل کانال مرکزی و ضعف بافت طناب در برابر کیسهای با دیوارهی نازک میشود. سرینگومیلیا، یا هیدروسرینگومیلیا، به معنای حضور حفراتی در داخل طناب نخاعیاست که ممکن است در نتیجه تخریب ساختارهای جدید گلیومایی ایجاد شود.
علتشناسی:
در بیشتر موارد عامل ایجاد میلومننگوسل فاکتورهای زیادی را در بر میگیرد شامل؛ فاکتورهای ژنتیکی، نژادی و محیطی. در میان فاکتورهای محیطی تغذیه، بویژه مصرف فولیک اسید بسیار مهم است. فاکتورهای سیتوپلاسمی، وراثت پلیژنی، نقصهای کروموزومی، و تاثیرات محیطی (همچون تراتوژنها) همه به عنوان عاملی محتمل در نظر گرفته میشوند. عامل گروه کوچکی از موارد، فاکتورهای خاص دیگری هستند.
بسیاری از نوزادان مبتلا به میلومننگوسل فرزند مادرانی هستند که فرزندان پیشینشان هیچ مشکلی نداشتهاند. هرچند، فرزندان دیگر خانوادهای که یک فرزند بیمار دارند نسبت به کودکانی که خواهر و برادر بیماری ندارند، ریسک بیشتری برای ابتلا به ناهنجاری لوله عصبی دارند.
این احتمال برابر ابتلای 1 مورد در 20 الی 30 بارداری بعدی است و اگر دو فرزند دچار این ناهنجاریها باشند، این احتمال برابر 1 مورد بیماری در 2 حاملگی بعدی خواهد بود. افزایش احتمال ابتلا به میلومننگوسل نیز در بستگان درجه دو و درجه سه افراد مبتلا،گزارش شدهاست.
تا 10 درصد از جنینهای دچار ناهنجاری لوله عصبی که در اوایل بارداری تشخیص گذاشتهشده، دچار ناهنجاری کروموزومی مرتبط هستند. ناهنجاری کروموزومی مرتبط شامل تریزومی 13 و 18، تریپلوئیدی، و جهشهای تکژنی است.
در زنان مبتلا به دیابت پیش از بارداری، احتمال به دنیا آوردن فرزندی مبتلا به نواقص سیستم عصبی مرکزی، شامل میلومننگوسل، 2 الی 10 برابر جمعیت عمومی است. مکانیسم عامل این اثر تراتوژنی به خوبی شناخته نشده اما به تنظیم متابولیکی مادر مرتبط است. این احتمال در زنانی که دچار دیابت حاملگی میشوند، کمتر از زنان دچار دیابت پیش از حاملگی است، اما بیشتر از جمعیت عمومی است.
ریسک فاکتورهای دیگر میلومننگوسل شامل؛ چاقی مادر، هایپرترمی (ناشی از تب مادر یا بیماری تبدار یا استفاده از سوناها، حمامهای داغ یا تختهای برنزهکننده پوست)، و اسهال مادر است. ریسکهای فاکتورهای شناختهشده، شامل در معرض داروهای ضدصرع، بویژه والپورات و کاربامازپین، و داروهای محرک تخمکگذاری قرار گرفتن جنین داخل رحم، نیز میشود.
احتمالا قرار گرفتن مادر در معرض فومونیزینها، میدانهای الکتورمغناطیسی، محلهای دارای زبالههای خطرناک، فراوردههای فرعی ضدعفونی کننده داخل آب آشامیدنی، و آفتکشها، با خطر به دنیا آوردن کودک مبتلا به میلومننگوسل در ارتباط باشد.
کمبود فولیک اسید
مطالعهای که در دهه 1980 به انجام رسید، نشان داد که اصلاح کمبود فولیک اسید وسیلهای موثر در پیشگیری اولیه و ثانویه است. حداقل نیمی از موارد نواقص لوله عصبی با کمبود غذایی فولیک اسید یا افزایش نیاز به آن، در ارتباطند و در نتیجه به طور بالقوه قابل پیشگیریاند. (همچنین افزایش احتمال بروز ناهنجاریهای لوله عصبی با سطوح بالاتر خودایمنی گیرنده فولات، در یک فرم پاسخ به دوز، در ارتباط است)
در سپتامبر سال 1992، سرویس سلامت عمومی آمریکا (USPHS) مصرف روزانه یک دوز 0.4 میلیگرمی (400 mcg) فولیک اسید را به تمام زنانی که میخواستند بادار شوند، توصیه کرد. (امروزه، مرکز کنترل و پیشگیری از بیماریهای آمریکا نیز مصرف روزانه 400 mcg فولیک اسید را پیشنهاد میکند، در حالی که نیروی کار خدمات پیشگیرانهی آمریکا مصرف دوز روزانه 400-800 mcg را پیشنهاد میکند.) در ژانویه سال 1998، تقویت اجباری محصولات دانه غلات غنیشده، با فولیک اسید در آمریکا موثر واقع شد؛ با این مقیاس انتظار بر آن بود که مصرف روزانه فولیک اسید توسط زنانی که در سن باروری بودند، تقریبا به اندازه روزانه 100 mcg افزایش بیابد.
بر اساس دادههای مرکز کنترل و پیشگیری بیماریها، شیوع اسپینا بیفیدا از اکتبر سال 1995 تا دسامبر سال 1996 (یعنی دوره پیش از تقویت اجباری) برابر 2.62 مورد بیماری در هر 10,000 تولد زنده بود، در حالی که شیوع این بیماری از اکتبر سال 1998 تا دسامبر 1999 برابر 2.02 مورد بیماری در میان هر 10000 تولد زنده بود، که به معنای کاهشی مساوی با 22.9 درصد بود. هرچند با شیوع اسپینا بیفیدا به میزان 6.9 درصد در بین دورههای نظارت در سالهای 1999 تا 2000 و سالهای 2003 تا 2005، کاهش ثانویه به میزان کمتری بود؛ به دلایلی ناشناخته در این دوره کاهشی چشمگیر در شیوع این بیماری در جمعیت سیاهپوستان اتفاق افتاد اما در میان جمعیت سفیدپوست و آمریکای لاتین این اتفاق نیافتاد.
اپیدمیولوژی
بروز بینالمللی
بروز متوسط جهانی اسپینا بیفیدا برابر یک مورد در هر 1000 تولد است، اما تفاوتهای جغرافیایی قابلتوجهی وجود دارد. ناهنجاریهای لوله عصبی با تناوب (در هر 10000 تولد) معادل 0.9 در کانادا تا 0.7 در فرانسه مرکزی تا 7.7 در امارات متحده عربی و 11.7 در آمریکای جنوبی رخ میدهد.
بیشترین میزان اسپینا بیفیدا در قسمتهایی از جزایر بریتانیا، بیشتر ایرلند و ولز، دیده شده که 3 تا 4 مورد میلومننگوسل در هر 1000 نفر، در همراهی با بیش از 6 مورد آننسفالی (هم تولد زنده و هم تولد مرده) در هر 1000 نفر جمعیت، گزارش شدهاست. بروز کلی میلومننگوسل در جزایر بریتانیا برابر 2 تا 3.5 مورد در هر 1000 تولد زنده گزارش شده است.
در فرانسه، نروژ، مجارستان، چکاسلواکی، یوگسلاوی، و ژاپن، شیوعی کم برابر 0.1 تا 0.6 مورد بیماری در هر 1000 تولد زنده، گزارش شدهاست.
مطالعهای که توسط Blencowe و همکارانش به انجام رسیده، نشان داد که در سال 2015 در سراسر جهان 260,100 نوزاد مبتلا به ناهنجاری لوله عصبی متولد شده است که در نزدیک نصف این موارد یا به صورت اختیاری به حاملگی پایان دادهاند (به علت وجود ناهنجاری جنینی) یا نوزاد مرده به دنیا آمده است.
سطح پایین اقتصادی-اجتماعی با افزایش احتمال بروز ناهنجاری لوله عصبی در بسیاری از جوامع در ارتباط است. تقریبا از سال 1940ب، اپیدمی میلومننگوسل در بوستون، ماس؛ روچستر، نیویورک؛ دابلین، ایرلند؛ جمهوری خلق چین؛ و جامائیکا اتفاق افتادهاست.
جمعیتشناسی مرتبط با جنسیت
دادههای به دست آمده از سیسمهای نظارتی ایالتی و ملی از سال 1983 تا 1990 نشان داده که میزان شیوع میلومننگوسل در میان دختران به مقدار اندکی بیشتر از پسران است. بخش بیشتری از دختران نسبت به پسران به ناهنجاریهای همسطح ناحیه سینه دچار میشوند.
اسپینا بیفیدا چگونه درمان میشود؟
هیچ درمانی برای اسپینا بیفیدا وجود ندارد. بافت عصبی آسیب دیده را نمیتوان ترمیم کرد و عملکرد عصبهای آسیبدیده نیز باز نمیگردد. روند درمانی به شدت و نوع اختلال بستگی دارد. در حالت کلی، کودکان مبتلا به نوع خفیف نیازی به درمان ندارند، با این وجود تعدادی از آنها با افزایش سن ممکن است به جراحی نیاز داشتهباشند.
اولویت اول و مهم در درمان میلومننگوسل، پیشگیری از ایجاد عفونت در اعصاب و بافت درگیر از راه ناهنجاری نخاع و مراقبت از ساختارها و اعصاب درگیر در برابر آسیبهای بیشتر است. به طور معمول نوزاد مبتلا به اسپینا بیفیدا برای بستن ناهنجاری و به حداقل رساندن خطر عفونت یا آسیب بیشتر در طی چند روز اول پس از تولد تحت جراحی قرار میگیرد.
مراکز درمانی خاصی بر اساس پرتکل تجربی مراکز ملی سلامت به اجرای جراحی جنینی برای درمان میلومننگوسل میپردازند (مطالعه درمان میلومننگوسل یا MOMS). جراحی جنینی در داخل رحم به انجام میرسد و شامل باز کردن شکم و رحم مادر و بستن شکاف غیرطبیعی در طناب نخاعی کودک در حال نمو از طریق دوختن است. بعضی از پزشکان معتقدند که هر چه ناهنجاری زودتر ترمیم شود، نتیجه بهتر خواهد بود. بااین وجود که این عمل نمیتواند عملکرد عصبی از دست رفته را بازگرداند، ممکن است از بین رفتن بیشتر عملکرد عصبی پیشگیری کند.
این جراحی تجربی محسوب میشود و خطراتی هم برای مادر و هم برای جنین دارد. بیشترین خطراتی که متوجه جنین میشود آنهایی هستند که اگر جراحی موجب تحریک زایمان قبل از موعد شود، ممکن است اتفاق بیافتد، مانند رشد ناکافی ارگانها، خونریزی مغری، و مرگ.
خطراتی که متوجه مادر میشوند شامل عفونت، از دست دادن خون تا حد نیاز به انتقال خون، دیابت حاملگی، و افزایش وزن در نتیجه استراحت، است.
با این حال، فواید جراحی جنینی زیاد است، و شامل کاهش در معرض محیط داخل رحمی، بویژه مایع آمنیوتیک – که سمی به شمار میرود، قرار گرفتن استخوان و بافت عصبی نخاعی اسیبپذیر میشود. به عنوان یک امتیاز دیگر، پزشکان دریافتهاند که این عمل ممکن است بر مسیر نمو مغز پشتی جنین در داخل رحم تاثیر گذاشته و موجب کاهش شدت تعدادی از اختلالات –مانند هیدروسفالوس و Chiari II – و در بعضی موارد، حذف نیاز به جراحی برای کاشت یک شنت، شود.
بیست تا 50 درصد از کودکان مبتلا به میلومننگوسل دچار اختلالی به نام بسته شدن پیشرونده، یا سندرم طناب بسته شده، میشود؛ طناب نخاعی آنها به یک ساختار غیرمتحرک – مانند غشاهای رویی یا مهرهها – بستهمیشود و با رشد کودک موجب کشیده شدن غیر طبیعی طناب نخاعی میشود. این بیماری میتواند موجب فقدان عملکرد عضلانی و تغییر عملکرد روده و مثانه شود. جراحی زودهنگام طناب نخاعی بسته شده ممکن است موجب بازگشت کودک به مرحله قبلی از نظر عملکردی و پیشگیری از ضعف بیشتر نورولوژیکی شود.
بعضی از کودکان به جراحیهای بعدی برای درمان مشکلات پا، لگن یا مهرهها نیاز خواهند داشت. افراد مبتلا به هیدروسفالوس عموما به جراحیهای بیشتر برای درجاگذاری شانت، که میتواند رشد خارجی داشته باشد یا دچار انسداد شود یا به عفونت دچار شود، نیاز خواهند داشت.
بعضی از افراد مبتلا به اسپینا بیفیدا نیازمند ابزارهای کمکی مانند آتل، عصای زیر بغل یا ویلچر هستند. اغلب محل ناهنجاری در نخاع نشاندهنده نوع ابزار کمکی مورد نیاز خواهد بود. کودکان دچار ناهنجاری در قسمت بالای نخاع، فلجی گسترده خواهند داشت و اغلب به یک ویلچر نیاز خواهند داشت، در حالی که افراد مبتلا به ناهنجاری قسمتهای پایینتر نخاع ممکن است به استفاده از عصای زیر بغل، آتلهای پا، یا واکر نیاز داشته باشند. شروع به انجام دادن تمرینهای خاصی برای پاها در سنین اولیه ممکن است کودک را برای راه رفتن با آتل یا عصای زیر بغل در سنین بالاتر آماده کند.
درمان مشکلات مثانه و روده معمولا با فاصله کوتاهی بعد از تولد اغاز میشود، و ممکن است شامل کاتتر گذاری مثانه و رژیمهای درمانی روده باشد.
آیا میتوان از این اختلال پیشگیری کرد؟
فولیک اسید، که فولات نیز نامیده میشود، ویتامینی مهم در نمو سالم یک جنین است. با این که مصرف این ویتامین نمیتواند داشتن کودکی سالم را تضمین کند، میتواند کمک کننده باشد. مطالعات اخیر نشان دادهاند که با اضافه کردن فولیک اسید به رژیم غذایی زنانی که در سن باروری قرار دارند به طور چشمگیری خطر به دنیا آوردن کودکی با ناهنجاری لوله عصبی، مانند اسپینا بیفیدا، را کاهش میدهد. با این حال، پیشنهاد شده که تمام زنانی که در سن باروری قرار دارند، روزانه 400 میکروگرم فولیک اسید استفاده کنند. غذاهایی که غنی از اسید فولیک هستند شامل سبزیجات سبز پررنگ، زرده تخممرغ، و بعضی از میوهها هستند. بسیاری از غذاها – مانند بعضی غلات صبحانه، نانهای غنیشده، مایعات، پاستاها، برنج، و سایر محصولات غلاتی – امروزه با فولیک اسید غنی شدهاند.
بسیاری از مولتی ویتامینها نیز شامل دوز توصیه شده فولیک اسید هستند. احتمال به دنیا آوردن کودک مبتلا به اسپینا بیفیدا یا ناهنجاری لوله عصبی دیگر در زنانی که دارای فرزندی مبتلا به اسپینا بیفیدا هستند، و خودشان نیز مبتلا به اسپینا بیفیدا هستند، یا کسانی که حاملگی جنین دچار هر نوع ناهنجاری لوله عصبی را تجربه کردهاند، نسبت به جمعیت عمومی 5 تا 10 برابر بیشتر است. ممکن است مصرف دوز بیشتر فولیک اسید در این زنان پیش از آن که تصمیم بگیرند باردار شوند، مفید واقع شود.
پیشآگهی این بیماری چگونه است؟
کودکان دچار اسپینا بیفیدا میتوانند زندگی فعالی داشته باشند. پیشآگهی، فعالیت، و مداخله، بر تعداد و شدت ناهنجاریها و فاکتورهای محیطی و شخصی بستگی دارد. بیشتر کودکان دچار اختلال، هوش طبیعی دارند و اغلب با کمک ابزارهای کمککننده میتوانند راه بروند. اگر اختلالات یادگیری ایجاد شود، مداخلات آموزشی متناسب میتواند مفید واقع شود.
